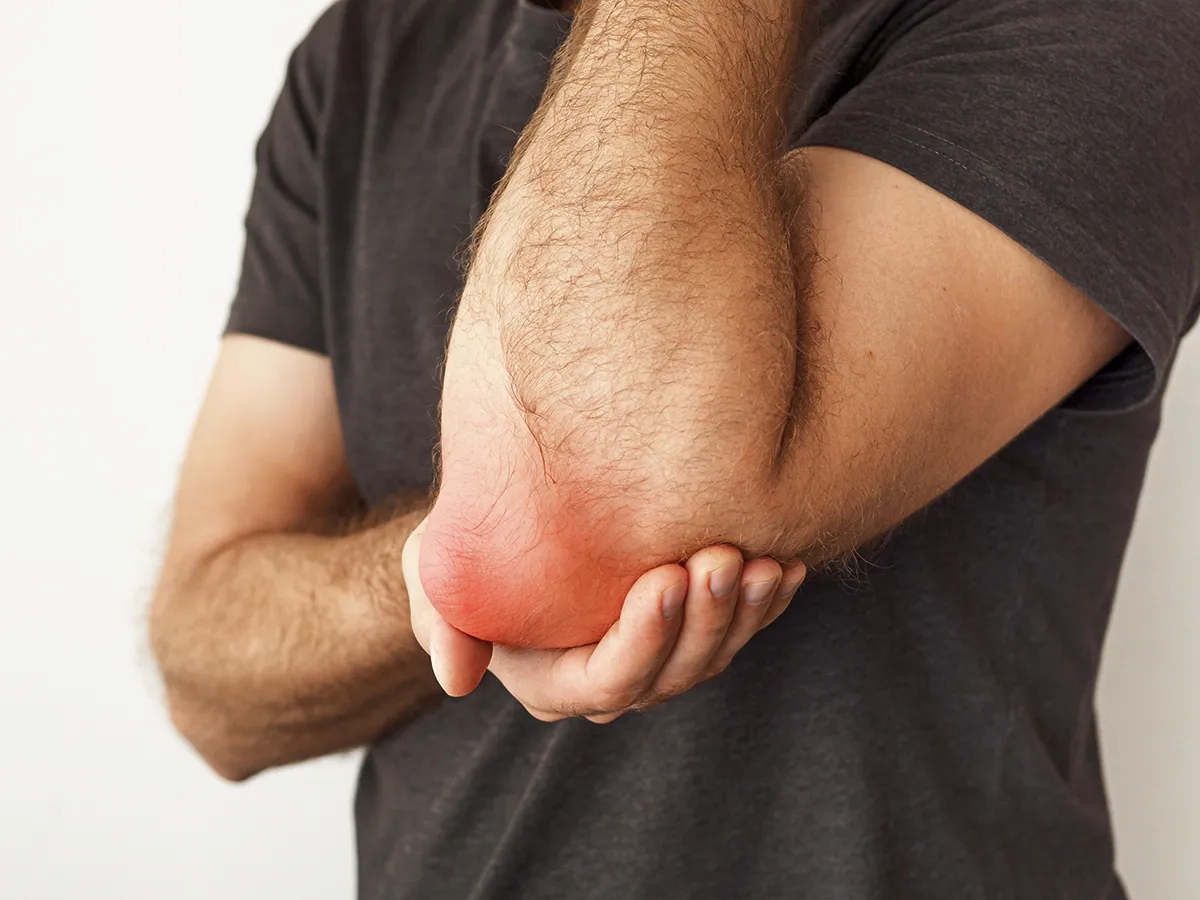
Бурсит: причины, диагностика, лечение, профилактика
Клиническая картина заболевания – кто в группе риска?
В большинстве зарегистрированных случаев бурсит оказывается приобретенным заболеванием, а потому считается профессиональным. Часто встречается у людей следующих категорий:
- Борцы.
- Тяжелоатлеты.
- Бегуны.
- Любители паркура.
- Парашютисты.
- Люди, часто перегружающие суставы в связи со своей деятельностью.
- Огородники.
- Кровельщики.
- Укладчики паркета.
Из-за постоянного механического раздражения сустава его синовиальная сумка постепенно увеличивается, и в ней начинает накапливаться экссудат (тканевая жидкость с высоким содержанием белка). Это же происходит и при ревматоидных заболеваниях (из-за отложения солей) и вследствие тяжелых травм. Преимущественно, к бурситу склонны мужчины – среди них зафиксировано порядка 85 % случаев заболевания.
У женщин болезнь встречается реже – в том числе и из-за того, что немногие девушки занимаются вышеперечисленными видами деятельности. Хотя есть исторический факт: раньше бурситом часто страдали горничные, поскольку им приходилось проводить много времени на коленях, вымывая полы. Сейчас же появились пылесосы и прочие атрибуты, существенно упрощающие жизнь.
Причины заболевания
У острого бурсита их всего две:
- Травма: ссадина, гематома, мелкая рана.
- Гнойное воспаление: фурункул, пролежень, карбункул, остеомиелит, рожистое воспаление.
В поврежденной области начинают размножаться микробы, которые потом вместе с лимфой попадают в синовиальную сумку и заражают заполняющую ее жидкость. Еще они могут попасть туда через кровь либо непосредственно в полость, если та была повреждена (например, при ссадине или глубоком порезе).
Чаще всего возбудителем острого бурсита оказывается стафилококк – золотистый или эпидермальный. Вероятность развития заболевания увеличивается при наличии сахарного диабета, слабого иммунитета, алкогольной зависимости, проблем с почками или приеме стероидных препаратов.
Нередко острый бурсит становится последствием тяжелых заболеваний – ревматоидного артрита, подагры, склеродермии. Ведь эти недуги характеризуются отложениями солей в полости около суставов.
Причина хронического бурсита – постоянное механическое раздражение конкретной области. Оно увеличивает риск развития заболевания. У домохозяек, например, часто встречается бурсит коленного сустава, а у шахтеров – локтевого.
Что может спровоцировать болезнь?
К возникновению этого ревматологического недуга могут привести следующие факторы:
- Незначительные повреждения в области около сустава (даже обычное растяжение или ссадина).
- Игнорирование техники безопасности во время работы или занятий спортом.
- Хроническая инфекция любого характера (даже кариес).
- Воспаления (фурункулы, флегмона, карбункул).
- Постоянные физические нагрузки.
- Плохие условия работы (неудобное трудовое место, необходимость долго находиться в одной позе или на ногах).
- Лишний вес.
- Отложения кристаллов (к примеру, мочевой кислоты – при подагре).
- Нарушения метаболизма.
- Заболевания аутоиммунного характера.
- Регулярные переохлаждения или перегревы.
Что угодно из перечисленного рано или поздно может стать главным пусковым фактором бурсита.
Как выглядит процесс развития заболевания?
Само название недуга происходит от слова «бурса» – это щелевидная полость, заполненная небольшим количеством жидкости. Находится рядом с выступающим участком кости. Бурса – своеобразный амортизатор, оберегающий ткани от излишнего трения или давления.
Как и у любого «механизма» у бурсы есть свой ресурс. И когда она начинает перегружаться либо травмироваться – происходит воспаление. В ответ на него бурса начинает вырабатывать жидкость в б?льших количествах. В итоге синовиальная сумка переполняется, раздувается и выпячивается. При затяжном заболевании ее можно рассмотреть и прощупать даже через кожу.
Если игнорировать заболевание, то начнут возникать фиброзные образования и даже накопление солей кальция. Со временем инфекция начнет распространяться на прилегающие ткани и органы.
Классификация
В терапевтической практике выделяют следующие виды заболевания:
- Надколенный бурсит. Характеризуется воспалением верхней части коленной чашечки. Возникает при травмах и у людей с сильной нагрузкой на колени.
- Подколенный бурсит. Воспаляется полость под коленом по причине поврежденной суставной капсулы или связок.
- Гусиный бурсит (киста Бейкера). Возникает в подколенной ямке, преимущественно у женщин с лишним весом.
- Локтевой бурсит. Самый распространенный – у локтя близко расположены нервные волокна и весьма тонкий слой жировой клетчатки. В этой области бурса наиболее уязвима.
- Плечевой бурсит. Чаще других бывает инфекционным – рядом с плечом нередко назревают фурункулы и гнойники, из которых бактерии легко проникают непосредственно в синовиальную сумку.
- Тазобедренный бурсит. Возрастное заболевание, риск возникновения которого увеличивается при патологиях позвоночника, плоскостопии, печеночной и почечной недостаточности.
- Бурсит стопы (пяточный). К нему нередко приводит привычка носить сдавливающую, тесную, неудобную обувь, либо постоянное нахождение на каблуках – в таких случаях поражается первый плюснефаланговый сустав. Еще бывает ахиллобурсит – при нем воспаляется синовиальная сумка сзади пятки.
Помимо локализации, бурсит еще отличается по инфицированности и бывает четырех видов:
- Серозный – полость заполнена светло-желтой жидкостью с высокой концентрацией микробов.
- Гнойный – из-за того, что микробы попали в сумку напрямую, возникает сильное воспаление, а сумка заполняется мутной жидкостью.
- Фибринозный – при таком бурсите в жидкости обнаруживается фибрин. Это высокомолекулярный белок, синтезируемый в печени.
- Геморрагический. Характеризуется повышенным содержанием эритроцитов в жидкости.
Еще бурсит может быть специфическим – то есть вызванным нехарактерными бактериями. Это гонококки, микобактерии, бледная спирохета и т. п.
Симптомы
Вне зависимости от локализации и характера заболевания все пациенты жалуются на сильную боль в пораженной области, которая усиливается при движении. К другим основным симптомам относятся:
- Покраснение и отек.
- Упругая округлая припухлость в пораженном месте.
- Повышенное потоотделение.
- Апатия, слабость, быстрая утомляемость.
- Повышенная температура – пораженное место на ощупь горячее.
- Подвижность отека при надавливании на него (свидетельствует о скопившемся выпоте).
- Ограничение подвижности.
Заболевание инфекционного происхождения дополнительно сопровождается такими симптомами:
- Дергающая, резкая боль.
- Отечность окружающих тканей.
- Болезненность любых движений.
- Увеличенные лимфатические узлы.
- Ощущение распирания и напряжения.
- Головная боль.
- Интоксикация.
- Озноб.
В некоторых случаях заболевание сопровождается возникновением инфекционного целлюлита. Но это уже на запущенной стадии – при значительном распространении воспаления. Целлюлит в таком случае появляется как реакция на инфекцию, попавшую в жировую клетчатку из синовиальной сумки.
Диагностика
Выявлением заболевания и последующим назначением лечения занимается травматолог-ортопед. В дальнейшем пациента могут перенаправить к хирургу – если окажется, что его болезнь имеет гнойное происхождение.
Если жалобы пациента указывают на клиническую картину этого заболевания, то врач назначает пункцию – только с ее помощью можно определить возбудителя инфекции и характер жидкости. Также процедура помогает выявить или исключить специфические бактерии (гонококки, спирохеты и ранее перечисленные).
При необходимости врач может назначить бактериологическое исследование. Помимо этого, пациент должен сдать общий анализ мочи и крови – полученные данные помогают определить наличие или отсутствие нагноений.
Обязательно оценивается объем движений в суставе – если этого не сделать, можно спутать бурсит с артритом, поскольку некоторые симптомы схожи.
Распознать глубокий бурсит помогает МРТ суставов и рентгенодиагностика – заболевание такого характера тяжело выявить при непосредственном исследовании.
Лечение
Разобравшись с тем, что такое бурсит и каковы его симптомы, нужно обсудить и тему лечения. Разумеется, терапия подбирается в индивидуальном порядке, в зависимости от типа заболевания и локализации. Но есть общие рекомендации, которых медики придерживаются.
Если болезнь асептическая (без присоединенной инфекции), но находится в острой стадии, то нужно:
- Обеспечить покой конечности. Иногда приходится зафиксировать сустав с помощью стропы.
- Регулярно делать охлаждающие компрессы.
- Принимать по врачебной схеме обезболивающие и противовоспалительные средства.
- Удалить жидкость посредством пункции из полости или ввести в нее кортикостероиды (при наличии показаний).
При инфекционном бурсите назначаются другие процедуры, а именно:
- Терапия антибиотиками.
- Промывание полости раствором с содержанием антисептиков и антибиотиков.
Если случай тяжелый, то назначают хирургическую операцию по иссечению бурсы. После вмешательства требуется длительное восстановление и поддерживающая терапия. Иссечение – это самый надежный метод лечения бурсита, зачастую позволяющий избавиться от болезни навсегда. Заживает рана за 10 дней, а рецидив после операции случается лишь у 2,5 % пациентов.
Популярные препараты
Пациент, заподозривший у себя бурсит, заинтересован знать, как его лечить. Часто врачи назначают такие мази для облегчения боли и снятия отечности:
- «Вольтарен».
- «Ибупрофен».
- «Диклофенак».
- «Индометацин».
- «Финалгон».
- «Долобене».
- «Левосин».
- «Эфкамон».
- Гепариновая мазь.
Некоторые из перечисленных нужно применять с осторожностью и только после утихания острой фазы бурсита, поскольку в составе присутствуют раздражающие вещества (для усиления кровотока и активации восстановительных процессов).
Из противовоспалительных обычно назначают «Кетопрофен», «Кетолорак», «Мовалис» и «Ибупрофен» — в виде либо инъекций либо таблеток. При наличии у человека противопоказаний к нестероидным противовоспалительным средствам их могут заменить «Парацетамолом» или «Анальгином». Если их прием не даст нужного результата, пациента переведут на более мощный «Трамадол».
Физиотерапия
Дополнительные меры назначаются, если посредством лекарств полноценно и быстро купировать воспаление не удается. Физиотерапия помогает улучшить обменные процессы в пораженном участке, устранить боль и отек, запустить процесс клеточного восстановления. Нередко удается прийти к безмедикаментозной ремиссии. Вот самые эффективные методы:
- УФ-облучение.
- Магнитотерапия.
- Лекарственный электрофорез.
- Криотерапия.
- Массаж.
- Бальнеотерапия.
- Парафиновые аппликации.
- Кинезиотерапия.
Какой вариант подходит пациенту – решает врач, поскольку некоторые процедуры разрешены только после достижения ремиссии. Часто назначают лечебную физкультуру. Упражнения стандартные:
- Вращение в суставе.
- Аккуратная растяжка.
- Сгибания и разгибания.
- Подъемы.
- Преодоление сопротивления.
Нагрузка наращивается постепенно под присмотром физиотерапевта. Категорически запрещено продолжать тренировку, если возникают хоть малейшие болевые ощущения.
Профилактика
Бурсит – это коварное заболевание, которое может дать о себе знать вновь. Чтобы продлить ремиссию, нужно ответственно отнестись к профилактике. Рекомендации такие:
- Регулярно укреплять сухожилия, связки и мышцы посредством доступного вида спорта. Например, плаванье в бассейне.
- Носить бандаж или ортез, чтобы предупредить травматизацию сустава во время работы или активных физических нагрузок.
- Соблюдать питьевой режим (минимум 2 литра воды в сутки при отсутствии проблем с почками).
- Вовремя лечить инфекционные и метаболические заболевания.
- Укреплять мышечный корсет и следить за осанкой (для равномерного распределения нагрузки по скелету).
- Носить удобную обувь и одежду, правильно и комфортно организовывать рабочее место.
- Курсом принимать хондропротекторы – они предотвращают разрушение хрящей, минимизируют болевые синдромы и улучшают работу хондроцитов.
- Следить за питанием, особенно если есть заболевания внутренних органов или диабет.
В совокупности эти меры способствуют восстановлению хрящевых тканей и общему укреплению бурсы. Со временем улучшается и архитектура суставов, а эрозивные очаги начинают заживать без спаек.
Осложнения и последствия
Запущенный пациентом бурсит (особенно гнойный) может обернуться серьезными последствиями. Вот лишь некоторые из них:
- Возникновение рубцовых спаек.
- Отложение солей.
- Разрыв сухожилия.
- Воспаление кости и суставов.
- Заражение крови (сепсис).
- Острое разлитое воспаление.
- Контрактура (полная неподвижность).
- Общее утяжеление состояния здоровья.
Как минимум, жизнь с запущенным бурситом сопровождается постоянной сильной болью и невозможностью полноценно пользоваться своими конечностями. Поэтому при появлении первых же подозрительных симптомов нужно обратиться к врачу, чтобы тот провел обследование и назначил лечение, которое позволит быстро встать на ноги.
Больше информации о продуктах Веровер Фарма:
АРТРОПЕПТИН
Препарат для суставов и связок, хондропротектор (низкомолекулярный пептидный комплекс)